Виды оперативного удаления гигромы и их особенности
Гигрома (ганглион) — это кистообразное опухолевидное образование, формирующееся из капсулы сустава, сухожилия. Чаще всего диагностируется гигрома лучезапястного сустава. Опухоль содержит внутри синовиальную жидкость. Удаление гигромы способствует улучшению состояния больного.
Показания к проведению операции
Гигрома никогда не малигнизируется, т.е. не перерождается в злокачественное образование. Жизненных показаний для срочного удаления этого образования нет. Однако она может существенно ограничивать работоспособность человека, обезображивать его внешний вид. При разрастании она начинает давить на сосуды, нервы, вызывая при этом боль, дискомфорт.
Консервативные методы лечения в большинстве случаев неэффективны, после них гигрома возобновляет свое развитие примерно в 90% случаев. Единственный эффективный метод избавления от опухоли — это ее хирургическое удаление. Операция по удалению гигромы показана в таких случаях:
- выраженный болевой синдром;
- быстрый рост опухоли;
- ощущение дискомфорта;
- выраженное нарушение двигательной функции лучезапястного сустава;
- нарушение кровообращения в результате сдавления сосудов;
- расстройство иннервации лучезапястного сустава;
- косметический дефект.
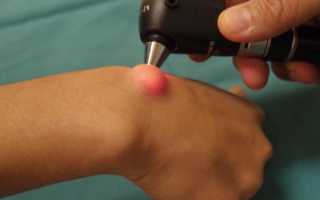
Иссечение гигромы лазером
Перед проведением операции врач проводит такие обследования:
- Пальпацию. Во время прощупывания врач определяет: размер, состояние опухоли, наличие в ней камер, признаков развития воспалительного процесса.
- Ультразвуковое обследование. С его помощью хирург узнает о размере, форме, особенностях строения, расположения относительно тканей, сухожилий и нервов.
- МРТ. Назначают в сложных и запущенных случаях, когда нужно определить точное месторасположение новообразования, а другие методы не дают такой информации.
- Пункцию–пробу содержимого шишки (гигромы). Она необходима для цитологического анализа с целью исключения риска злокачественного перерождения.
Перед проведением процедуры пациенту назначают местную анестезию. Удаление лазером напоминает стандартное врачебное вмешательство, но вместо скальпеля хирург использует луч лазера. При такой операции снижается вероятность инфицирования раны и развития осложнений.
В большинстве случаев для проведения лазерного удаления применяют углекислотный лазерный прибор. Температура лазерного луча составляет примерно +800ºС.
Во время удаления лазером ткань, расположенную над опухолью, удаляют. После этого осторожно удаляют кисту. Во время операции тщательно следят за тем, чтобы жидкость не попала в окружающие ткани. После проведения операции рану ушивают, бинтуют. Повязку меняют ежедневно, швы снимают примерно на 10 день.

Удаление гигромы кисти проводят аккуратно, т.к. здесь расположено большое количество нервов и кровеносных сосудов, и важно их не повредить. Так же поступают и при удалении образования на пальцах.
Удаление на ноге, голеностопе и стопе гигромы также проводится с учетом анатомических особенностей строения этих суставов. Новообразования на стопе сопровождаются сильными болевыми ощущениями. Капсула гигромы постоянно травмируется, а измененная кожа натирается и инфицируется. Проведение операции связано с высоким риском инфицирования операционного поля. После удаления этого новообразования на ногах пациенту нужно некоторое время передвигаться на костылях (не менее 10 дней).
Удаление образования с помощью лазера запрещено проводить в случае:
- онкологического заболевания;
- наличия бактериальных или вирусных патологий на момент планирования операции;
- заболеваний, из-за которых нарушается работа свертывающей системы крови;
- нарушений работы щитовидной железы;
- диабета;
- наличия дерматологических болезней в зоне проведения оперативного вмешательства;
- беременности;
- кормления грудью.
Пункция
Эта операция проводится с целью диагностики и лечения гигромы. В процессе подготовки к операции пациент должен обеспечить чистоту операционного поля. За несколько дней до вмешательства категорически не допускается употребление алкогольных напитков. В день операции запрещено курение. О приеме препаратов, влияющих на процессы свертывания крови, нужно заранее (примерно за 7 дней) сообщить врачу (возможна коррекция основного лечения).
Перед тем как проколоть гигрому, операционное поле обрабатывается антисептическими растворами. Киста фиксируется рукой, чтобы процесс отсасывания жидкости происходил менее травматично.
Во время проведения пункции иглой делается прокол опухоли (пунктирование). С помощью шприца производится отсасывание внутрисуставной жидкости. Вся операция занимает не более 20 минут. С целью предупреждения рецидива назначается прием медикаментов. После эндоскопического вмешательства накладывается шов, стерильная повязка, эластичный бинт. Дальнейшее лечение происходит амбулаторно.
Операция пункции гигромы полностью безопасна и безболезненна. Независимо от того, на какой стадии происходит развитие этой опухоли, назначается местная анестезия.
Пункция не проводится при инфекционных заболеваниях, повышении температуры тела и патологиях системы свертывания крови. Не рекомендуется проведение пункции во время беременности и кормления младенца.
Артроскопическое удаление
Артроскопическое (эндоскопическое) удаление гигромы подразумевает введение в сустав через небольшой прокол кожи инструментов в виде длинных и тонких трубок. Это наиболее щадящая и малотравматичная операция.
Перед операцией проводят обезболивание. Местную анестезию делают с помощью введения в кожу эффективных обезболивающих препаратов — Новокаина, Лидокаина, Ультракаина. Местное обезболивание обеспечивает избавление от болевых ощущений, но возможен дискомфорт в результате прикосновения медицинского инструмента к тканям. Местную анестезию рекомендуют назначать только тем людям, которые могут выдержать операцию без выраженного эмоционального дискомфорта.
При регионарной анестезии обезболивающие препараты вводят в спинномозговую жидкость. Пациент находится в сознании, но он не ощущает боли и дискомфорта.
При общей анестезии человека вводят в состояние наркоза. При этом он ничего не ощущает и находится без сознания. Этот вид артроскопии показан при необходимости проведения длительных оперативных вмешательств.
Для предупреждения инфицирования сустава и внутрисуставных тканей назначается любой антибиотик с широким спектром действия. Прием этого лекарства показан в день операции.
На коже пораженного сустава делают 2 прокола диаметром не более 0,5 см. Через один прокол вводят источник света, видеокамеру (ее подключают к монитору), благодаря чему врач четко видит все происходящее во время операции на мониторе. Через другой прокол вводят троакар. Это приспособление применяют для проведения внутрисуставных манипуляций.
Через троакар вводят физиологический раствор. Он необходим для расширения внутрисуставной полости. После этого врач с помощью видеокамеры осматривает внутрисуставную полость, обнаруживает кисту.
Затем через троакар вводят все необходимые инструменты для удаления гигромы и проведения прочих хирургических манипуляций. В случае необходимости проводят восстановление нормального расположения элементов сустава.
После завершения артроскопического удаления в суставную полость вводят физраствор для вымывания сгустков крови и мелких частей сустава. Они являются причиной синовита и других воспалительных заболеваний. Когда врач закончил промывание, он вынимает из проколов камеру, троакар. Проколы стягивают швами и закрывают стерильными повязками, предварительно смоченными в растворе антисептического раствора.
Повязку накладывают на всю суставную поверхность. Через сутки после операции ее снимают. Проколы закрывают бактерицидным пластырем. Швы снимают примерно на 8 день.

- Анкилоз — состояние, при котором происходит постепенное заращение суставной щели костной или соединительной тканью. При полном заращении суставной щели движения в суставе становятся невозможными.
- Наличие инфицированной раны.
- Воспаление тканей вокруг сустава.
- Тяжелое состояние больного, при котором противопоказаны любые оперативные вмешательства.
Относительные противопоказания к проведению артроскопии:
- обширные повреждения сустава, при которых нарушена целостность связок, суставной капсулы;
- массивные кровоизлияния в полость сустава.
Осложнения операции и рецидивы
После лазерного удаления опухоли могут наблюдаться такие последствия:
- занесение инфекции в операционную полость;
- повреждение крупного кровеносного сосуда, в результате которого развивается сильное кровотечение;
- развитие сильного отека;
- временное нарушение иннервации сустава;
- воспаление суставной сумки.
Пункция сустава чревата такими осложнениями:
- кратковременное снижение чувствительности кожи;
- инфицирование сустава и внутрисуставных тканей;
- нагноение;
- кровотечение;
- кратковременное уменьшение объема движений в суставе.

- нагноение прокола;
- воспаление сустава;
- заражение крови;
- нарушение целостности хряща и связок;
- внутрисуставные поражения;
- накопление крови в суставной полости (гемартроз);
- спайки внутри суставов;
- образование синовиального свища;
- развитие турникетного синдрома при использовании жгута;
- повреждение нервов при неаккуратном удалении гигромы в области, где много нервных окончаний;
- болезненность и обездвиженность в прооперированном участке тела;
- тромбоэмболия (развивается преимущественно на фоне варикозной болезни);
- грыжа и разрыв сумки сустава.
Тяжелые осложнения появляются крайне редко. Чаще всего это характерно для запущенных случаев, когда человек не обращался за медицинской помощью или пытался вылечиться сам.
Операция по удалению гигромы на запястье и других частях тела безопасна, а риск возникновения осложнений из-за применения наркоза практически отсутствует. Тщательное обследование пациента перед вмешательством минимизирует риски осложнений.
При рецидиве гигрома образуется снова. Вероятность повторного развития заболевания — 20–30%. Гигрома может появиться сразу же после операции или через несколько месяцев и лет. Рецидив происходит по таким причинам:
- слабость соединительной ткани сустава (возникает из-за неблагоприятного наследственного фактора);
- несоблюдение пациентом ограничительного и щадящего режима, отказ от иммобилизации;
- неполное удаление остатков опухоли;
- наличие у пациента невылеченных травм, воспалительных заболеваний;
- длительная статическая нагрузка на сустав.
Клинические наблюдения показывают, что после артроскопии рецидивы случаются намного реже.
Читайте также: Как лечить гигрому запястья без операции?
Реабилитация
Врачи советуют соблюдать все меры предосторожности в послеоперационный период. После оперативного вырезания опухоли на шов накладывают стерильную повязку, фиксирующуюся эластичным бинтом. Повязку меняют ежедневно, соблюдая гигиенические меры, обрабатывая прооперированную область антисептическим раствором — зеленкой, перекисью водорода. Пациентам назначают мази для ускорения заживления ран. С целью предупреждения развития воспалительного процесса назначают антибиотики.
Конечность надежно фиксируют с помощью лонгеты. Эта мера нужна для предупреждения осложнений и рецидивов гигромы. Длительность иммобилизации — не менее 10 суток. Во время реабилитационного периода ограничивают физические нагрузки, т.к. опорно-двигательный аппарат ослаблен.
В период восстановления после удаления гигромы избегают гиподинамии. Для восстановления подвижности суставов выполняют комплекс упражнений лечебной физкультуры.

- электрофорез;
- прогревание;
- ультразвуковое лечение;
- озонотерапию;
- парафинолечение;
- бальнеологические процедуры.
Всегда ли надо удалять гигрому?
Внешне это образование выглядит как эластичное и мягкое уплотнение, находящееся под кожей. Размер его незначителен. В редких случаях возможно развитие гигантской гигромы, когда ее диаметр достигает 10 см и даже больше.
Удалять гигрому нужно в случаях, если она разрастается до больших размеров и мешает своим развитием повседневной деятельности, вызывая дискомфорт. Операция рекомендована и в тех случаях, когда опухоль вызывает болезненные ощущения: они мешают повседневной деятельности, нарушают сон и ограничивают отдых.
В ряде случаев гигрома способна вызвать гнойный тендовагинит. В свою очередь, он опасен поражением суставов и даже заражением крови. Чтобы не допустить развития столь опасных осложнений, рекомендуется удалять гигрому на ранних стадиях ее развития.
Заключение
Гигрома не представляет опасности для жизни пациента. На ранних стадиях формирования она не проявляет себя и не вызывает у человека никакого дискомфорта. Если уплотнение развивается на видном месте, то оно может вызвать некоторый косметический дискомфорт. Современные методы лечения избавляют от заболевания без отрицательных последствий для здоровья.
Может будет интересно: Рецепты лечения гигромы в домашних условиях