Методы лечения и возможные осложнения кисты копчика
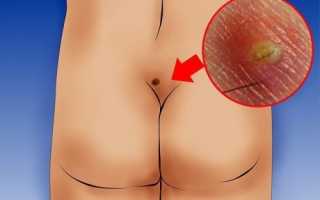
Киста копчика — это врожденный дефект, который образуется в верхней части межъягодичной складки вследствие нарушений эмбрионального развития. В процессе формирования плода в копчиковой зоне формируется эпителизированная полость, которая впоследствии заполняется продуктами жизнедеятельности клеток эпителия и воспаляется.
Киста не является тяжелой патологией, однако требует тщательной дифференциальной диагностики с другими заболеваниями и хирургического лечения.
Причины появления патологии
Причиной появления копчиковой кисты является неполноценная редукция рудиментарных мышц хвоста. К возникновению полости, выстланной эпителием, приводит нарушение эмбрионального развития в 1 триместре беременности. Патологическое образование представляет собой узкий ход глубиной до 3 см, заканчивающийся в подкожной жировой клетчатке и не связанный ни с крестцом, ни с копчиком.
При отсутствии воспаления киста может оставаться бессимптомной и не беспокоить пациента в течение десятков лет. Спровоцировать увеличение размеров дефекта или обострение воспалительного процесса могут следующие факторы:
- переохлаждение крестцовой зоны;
- снижение иммунитета вследствие гормональных причин или перенесенных инфекционных болезней;
- травмы области копчика;
- половое созревание, сопровождающееся интенсивной работой волосяных фолликулов и повышением плотности кожного сала;
- сидячая работа;
- наследственная склонность к дефекту копчика;
- возрастные изменения структуры кожи, которые повышают риск закупорки эпителиального хода.
Виды заболевания
В хирургической практике кисты копчика классифицируются на 2 типа:
- Эпителиальный копчиковый ход (пилонидальная киста). При данной патологии в области копчика образуется капсула с эпителиальной выстилкой и сквозное отверстие между ягодицами. Частота диагностирования копчикового хода достаточно высока.
- Дермоидная киста. Она образуется по схожему механизму (при смещении зародышевых листков во время эмбрионального развития), но располагается строго под кожей, без отверстия в ней. Дефект представляет собой капсулу с жидкостью, которая воспаляется и нагнаивается при наличии предрасполагающих факторов. Целостность капсулы сохраняется даже в острой фазе воспалительного процесса: разрыв кисты наблюдается лишь при запущенной хронической патологии.
Частота возникновения кист копчика у женщин и мужчин различается. Наиболее характерным является воспаление дефекта у мужчин до 30 лет.
Дополнительно копчиковые кисты классифицируются по следующим признакам:
- форме заболевания (осложненная, неосложненная);
- течению патологии (острое или хроническое воспаление кисты);
- стадии воспалительного процесса (инфильтративная, гнойного абсцесса, при хронической патологии — стадия свища).
От типа, течения и стадии развития кисты зависит выбор метода удаления дефекта и степень необходимости экстренной операции.
Характерные признаки
Характерными признаками кисты являются следующие симптомы:
- ощущение инородного тела в области расположения дефекта;
- зуд (провоцируется выделениями из копчикового хода);
- покраснение и отечность кожи над капсулой кисты (область гиперемии может выступать за пределы межъягодичной линии в любую сторону);
- болевой синдром при длительном сидении, наклонах, приседаниях и любых движениях, которые задействуют нижнюю часть спины;
- усиление боли при нажатии на капсулу (при наличии подвижной дермоидной кисты нехарактерно при отсутствии воспаления);
- появление отверстия в ягодичной складке, из которого сочится инфильтрат или гнойная масса;
- повышение температуры тела, общая слабость (при нагноении дефекта).
До момента образования гнойной кисты симптоматика воспалительного процесса может ограничиваться легким дискомфортом при наклонах и лежании на спине, болью после долгого сидения и ощущением небольшого инородного тела в области расположения капсулы.
При резком увеличении размеров дефекта, его воспалении или преобразовании в гнойный абсцесс наличие кисты начинает отражаться на общем самочувствии пациента, проявляясь лихорадкой и недомоганием.

Самопроизвольное вскрытие капсулы кисты приводит к возникновению вторичного отверстия — кожного свища. Из-за постоянного выхода гноя это отверстие не закрывается, что может спровоцировать развитие кожного поражения (гнойной экземы).
Если на этапе острого воспаления пациент не обратился к врачу, то через некоторое время наступает облегчение болевого синдрома и симптомов интоксикации. Однако сохранение очага инфекции приводит к хроническому воспалительному процессу, который протекает с рецидивами нагноения.
Диагностика
Болезненность, недомогание и наличие отека не всегда свидетельствуют о кисте. В остром периоде кистозное образование протекает аналогично парапроктиту (воспалению подкожной клетчатки).
Диагностировать патологию и отличить ее от других заболеваний со схожими симптомами можно с помощью следующих исследований:
- Ректороманоскопия и колоноскопия. Данные исследования применяются для исключения аноректальных патологий.
- Рентгенография крестцовой зоны. Этот метод позволяет уточнить кистозную природу образования и размер капсулы.
- УЗИ и фистулография. Ультразвуковое и контрастное исследование углубления проводится для уточнения протяженности и ответвлений эпителиального копчикового хода и свищей.
- Консультация у проктолога и хирурга с пальпацией болезненной зоны и заднего прохода.
- Лабораторные анализы. Назначаются для диагностики инфекции и сопутствующих хронических заболеваний.
Наиболее часто для постановки диагноза достаточно визуального осмотра дефекта. Другие исследования проводятся для дифференциальной диагностики или в ходе подготовки к оперативному вмешательству.
Способы лечения
Лечение кисты копчика проводится только хирургическим путем. Во время операции хирург полностью удаляет капсулу дефекта, эпителиальный канал и патологически измененные ткани около него.
Консервативная медикаментозная терапия применяется только для купирования симптомов воспалительного процесса или уменьшения болезненности пораженной зоны. Курс лечения может включать следующие препараты:
- системные и местные противовоспалительные средства (НПВС);
- антибиотики;
- витаминные комплексы.
Иссечение кисты проводится преимущественно планово и только в период ремиссии. В острой фазе воспалительного процесса рекомендуется назначение двухэтапного вмешательства. На первом этапе абсцесс вскрывают в стерильных условиях, обеспечивая отток гнойных масс и облегчение симптомов, а на втором — иссекают кисту и ушивают рану.
Удаление кисты проводится несколькими методами:
- Полное иссечение дефекта без ушивания раны. Капсула и стенки хода полностью удаляются с помощью скальпеля, однако рана не зашивается наглухо, а аккуратно подшивается ко дну. Этот метод обеспечивает естественный дренаж участка, но осложняет восстановление.
- Удаление с наложением швов. Киста иссекается так же, как и при первом методе, однако по окончании операции рану зашивают, оставляя лишь небольшое отверстие для дренирования. Вариант закрытой раны повышает вероятность рецидива, поэтому применяется лишь в стадии ремиссии воспаления.
- Метод Баском. Данный способ удаления является более сложным, т.к. все манипуляции проводятся под кожей. Ткани иссекаются в направлении от первичного отверстия (хода) к дополнительным (вторичным). После этого более крупное первичное отверстие наглухо ушивается, а вторичные остаются открытыми для дренирования раны.
- Метод Каридакиса. Данная техника проведения операции предполагает иссечение кисты вместе с кожным лоскутом. Это позволяет снизить риск рецидива заболевания, т.к. место поражения смещается относительно межъягодичной линии.
- Синусэктомия. Перед манипуляцией ответвления хода окрашиваются метиленовым синим. В полость дефекта вводится хирургический зонд, а затем патологические ткани подвергаются электрокоагуляции. Метод применяется только при неосложненном течении и в стадии ремиссии заболевания.
Операция проводится с местной анестезией или общим наркозом. Ее продолжительность варьируется от 20 минут до 1 часа.
Для снижения риска бактериальных осложнений операции вместо скальпеля хирург может воспользоваться лазером. Лазерное удаление позволяет сократить срок реабилитации и уменьшить шрамы.
Реабилитационный период
Период реабилитации после удаления кисты копчика длится до 1 месяца. Трудоспособность пациента восстанавливается в течение 2–3 недель.
Послеоперационная терапия состоит из следующих этапов:
- антибактериальное лечение препаратами широкого спектра действия (до 7 суток);
- физиопроцедуры;
- регулярное применение местных средств (мазей, гелей), способствующих регенерации мягких тканей.

Возможные последствия
Воспаление кисты не является показанием к экстренной операции, поэтому при наличии противопоказаний к вмешательству пациент может прибегать только к дренированию полости от гноя, антибактериальной и противовоспалительной терапии. Но длительное течение патологии может привести к развитию разветвленных свищей и распространению инфекции на соседние ткани (подкожную клетчатку, кожу паха и промежности).
Нагноившаяся киста опасна повышением операционных рисков, а хронически воспаленная — увеличением объема иссекаемых тканей и вероятности рецидива. При нарушении правил лечения или неполном удалении дефекта может развиться тяжелое инфекционное осложнение — флегмона (разлитое гнойное воспаление клетчатки).
В ходе оперативного вмешательства могут возникнуть следующие осложнения:
- повреждение параректальной подкожной клетчатки и нижних отделов кишечника;
- инфицирование раны;
- легочные, аллергические, сердечно-сосудистые и иные осложнения общего наркоза;
- сильное кровотечение;
- повреждение нервов в оперируемой области;
- возникновение вторичного свища или рецидивирующего гнойника.
При лечении кисты в хирургии широкого профиля отмечается более высокий процент послеоперационных осложнений, чем в специализированных проктологических отделениях.