Как лечить смещение позвонков шейного отдела?
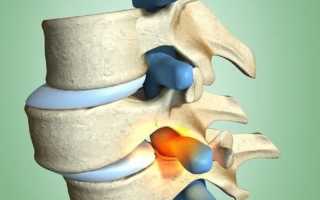
Подвывих (смещение) шейных позвонков — это распространенное повреждение позвоночного столба, которое возникает вследствие травм или патологий опорно–двигательного аппарата. Подвывих позвонков шейного отдела может провоцировать различные неврологические, отоларингологические, двигательные и другие нарушения, которые ухудшают самочувствие пациента.
Постановка верного диагноза и лечение позволяют избежать тяжелых осложнений и прогрессирования патологии.
Причины возникновения патологии
Причины смещения позвонков шейного отдела классифицируются на врожденные и приобретенные. К врожденным причинам подвывиха относятся:
- тазовое предлежание плода (расположение ребенка в утробе головой вверх);
- обвитие пуповиной;
- стремительные роды.
Факторами риска являются недоношенность (преждевременные роды) и отклонения от нормального веса новорожденного в меньшую или в большую сторону. В медицинской практике врожденный подвывих относят к родовым травмам. Наиболее часто при родах происходит смещение первого и второго позвонка.
Приобретенное смещение возникает по следующим причинам:
- сверхподвижность детей (резкие повороты головы, падения, прыжки);
- травмы, полученные во время спортивных занятий (акробатика, гимнастика, фигурное катание и др.), несчастного случая на производстве или ДТП (хлыстовой удар или падение с высоты);
- остеохондроз и другие дегенеративные изменения дисков шейных позвонков;
- несращение дуг позвонков (более характерно для смещений в поясничной области);
- асимметрия позвоночника при различной длине нижних конечностей;
- мышечный спазм;
- дипластические процессы и врожденная хрупкость костной и хрящевой ткани;
- тяжелая физическая нагрузка, пребывание в одном положении.
Факторами риска возникновения подвывиха позвонков являются:
- возраст до 5 лет и более 50 лет;
- ожирение;
- воспаления и неоплазии в хрящевой и костной ткани.
Из-за меньшей эластичности костей у взрослых подвывихи наблюдаются реже, чем у детей. Однако для взрослых пациентов характерны более тяжелые случаи нарушения, например, лестничное смещение — изменение положения нескольких позвонков в одном направлении. При смещении в различных направлениях патология называется лестнично-комбинированной. Причинами осложненных подвывихов шеи являются дегенеративные изменения межпозвоночных дисков и суставов.
Характерная симптоматика

- боль в шее;
- ригидность, стремление пациента сохранить неподвижность болезненной области;
- припухлость в месте локализации смещения, выпирание остистого отростка позвонка (встречаются не во всех случаях).
Смещение первого шейного позвонка (атланта) сказывается на состоянии нервной системы. У пациента может наблюдаться головная боль, нарушения сна, повышение внутричерепного и артериального давления, нервозность, эмоциональные срывы, потеря памяти неясной этиологии, обморочное состояние и другие признаки недостатка кислорода в ЦНС. Подвывих шейного позвонка атланта приводит к компрессии спинномозгового канала и нервных окончаний.
Смещение 2 позвонка (аксиса) в большей степени влияет на органы чувств и иммунную систему. Изменение его положения приводит к возникновению аллергических реакций, нарушениям слуха (тугоухости, болям в ушах) и зрения (косоглазие, ухудшение различающей способности и др.). Влияние аксиса на структуры височной кости при подвывихе может спровоцировать боль в висках.
Подвывих 3 позвонка негативно влияет на лицевые структуры, зубы, внешний орган слуха, носоглотку и нервную систему (в первую очередь, тройничковый нерв). При данной патологии пациенты сталкиваются с першением в горле, воспалением гортани, невралгией, дерматологическими заболеваниями (экземой, угревой болезнью) и невритами.
Смещение 4 позвонка затрагивает нервы, расположенные в носоглотке, органах слуха и верхней части спины. Это может привести к постоянной боли в воротниковой области, ощущению жара, жжения и покалывания, нарушениям глотания (икоте, рвоте), слуха и мочеиспускания.
Смещение 3 и 4 позвонков наблюдается реже, чем атланта или аксиса.
Подвывих 5 шейного позвонка, который влияет на иннервацию плечевых суставов и гортаноглотки, проявляется хроническими лор-заболеваниями (тонзиллитом, ларингитом), болью в горле, изменением тембра голоса, искривлением осанки и походки.
Смещение 6 позвонка, который отвечает за нормальную нервную проводимость в область плечевых суставов, рук, бронхов и трахеи, приводит к воспалению суставов, хроническим болям в верхнем плечевом поясе и конечностях, снижению температуры тела и АД, брадикардии, ригидности затылочных мышц, учащению воспалительных заболеваний нижних дыхательных путей.
Одновременное поражение пятого и шестого позвонков проявляется смешанной симптоматикой: хроническими воспалениями верхних и нижних дыхательных путей, сильными болями в шее и плечах.
Подвывих 7 позвонка провоцирует защемление нервных корешков шейного отдела. У пациента при этом возникает боль в шее, плечах и руках, воспаление суставных сумок и артрит локтевых и плечевых суставов. Смещение в этой области также сказывается на работе щитовидной железы.
Диагностика
Диагностикой шейных подвывихов занимается врач–травматолог. При сборе анамнеза выясняются обстоятельства возможного смещения и жалобы пациента. Пальпация шейного отдела позвоночника позволяет определить внешние признаки поражения (например, выпирание смещенной кости).
Для уточнения локализации патологии и диагностики ее осложнений применяются аппаратные методы:
- Рентгенография. Рентгенография шеи (шейная спондилография) при подозрении на смещение проводится в разных проекциях. В неосложненных случаях спондилография выполняется в боковой и фронтальной проекции. При осложнениях или тяжелой симптоматике смещения назначается рентгенография в косых проекциях. При подвывихе атланта диагностика проводится через рот.
- Функциональные пробы. Данное исследование также относится к рентгенографическим. Снимки выполняются не при нормальном положении головы, а при максимальном сгибании и разгибании шеи. Результаты рентгена с функциональными пробами дают более четкую картину смещения позвонков.
- МРТ, КТ. Для получения более детального изображения и диагностики сопутствующих патологий опорно-двигательного аппарата может применяться компьютерная и магнитно-резонансная томография.
Как определить подвывих на снимках:
- высота межпозвоночного диска отличается от нормальной;
- наблюдается смещение суставов относительно друг друга;
- при подвывихе атланта — ассиметричное расположение смещенной кости по отношению к осевому позвонку.
После выяснения локализации и степени смещения травматолог ставит окончательный диагноз, делает вывод о наличии осложнений и назначает лечение.
Методы терапии

- рефлексотерапия (иглоукалывание);
- мануальная терапия и массаж;
- физиотерапевтические методы (магнитное, лазерное, ультразвуковое воздействие, электрофорез);
- ЛФК (лечебная физкультура).
Для купирования болевого синдрома и воспаления применяются нестероидные противовоспалительные средства (Ибупрофен, Диклофенак), глюкокортикостероиды (Дексаметазон, Преднизолон), миорелаксанты (Мидокалм, Баклофен) и новокаиновые блокады пораженной области.
Если смещение произошло вследствие травмы, терапия начинается с оказания первой помощи в травматологическом пункте. Лечение производится поэтапно:
- Вправление позвонка и вытяжка шейного отдела с помощью петли Глиссона, которые помогают исправить положение кости и восстановить нормальный изгиб позвоночного сталба.
- Ношение воротника Шанца, который предохраняет пораженное место от нагрузки и рецидива подвывиха (не менее 1 месяца).
Терапия является болезненной для пациента, поэтому в первые недели после травмы обязательно назначаются обезболивающие средства.
После вправления кости, купирования болевого синдрома и отека рекомендуется начать реабилитацию. Для восстановления подвижности и нервной проводимости позвоночника применяется физиотерапия, иглоукалывание, массаж и лечебная физкультура.
ЛФК назначается сразу после наложения воротника Шанца, однако первые упражнения никак не задействуют шейный отдел. Повороты и наклоны головы включаются в гимнастику только после снятия шины. После устранения риска рецидива подвывиха физкультурой разрешается заниматься в домашних условиях.
Сильное смещение позвонков (при спортивной травме, ДТП) и сочетание поражения верхнего и нижнего отдела позвоночника являются противопоказаниями к вправлению и мануальной терапии.
Стабилизация позвонков и их укрепление в нормальном положении производится хирургически — с помощью металлических штифтов и пластин.
Возможные осложнения
Чем опасно смещение в шейном отделе позвоночника:
- ишемией мозга и повышением риска инсульта;
- повышением внутричерепного давления;
- хроническими поражениями дыхательной системы и щитовидной железы;
- высоким риском паралича конечностей;
- угнетением функции внутренних органов;
- возникновением мигреней и поражением тройничкового нерва;
- ухудшением сна, памяти, работоспособности, зрения и слуха.
Заключение
Смещение позвонков шеи — это опасная патология опорно-двигательного аппарата, которая возникает при травмах и дегенеративных процессах позвоночника. Отсутствие адекватной терапии грозит нарушениями работы ЦНС, органов дыхания и эндокринной системы.
Для предупреждения последствий смещения важно не только качество лечения пациента, но и своевременность оказания первой помощи.