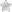Что делать при боли в пояснице после поднятия тяжести?
Напряжение и боль в пояснице после поднятия тяжестей — распространенная жалоба, с которой пациенты обращаются к врачу-неврологу. Болезненные ощущения могут быть острыми, тупыми, жгучими или тянущими. Боли часто сопровождаются простреливанием, мурашками, покалыванием или онемением.
Причины дискомфорта
Основная причина болевого синдрома — поражение мягких тканей и сухожилий в поясничном отделе позвоночника. Симптом проявляется из-за чувствительности нервов, проходящих в этой зоне. К боли приводит активность специфических рецепторов или повреждение нервных волокон. Чаще всего такое происходит, когда нерв защемляется или задевается в результате травмы.
Специалисты выделяют ряд факторов, повышающих вероятность возникновения боли. В их число входят тяжелые нагрузки, неблагоприятные условия труда и спортивные травмы. В группу риска попадают спортсмены, пренебрегающие техникой выполнения упражнений. Боли в пояснице часто возникают у пожилых людей — в этом случае синдром проявляется из-за возрастных изменений.
Возможные заболевания
Если пациент поднял что-то тяжелое и затем жалуется на боли в пояснице, врач может заподозрить у него одну из следующих патологий:
- Грыжа межпозвоночного диска — дегенеративное заболевание опорно-двигательного аппарата. Оно возникает в результате разрыва фиброзного кольца, окружающего образование, расположенное между позвонками. Ядро последнего смещается, что приводит к защемлению нервов и болевому синдрому. Признаки патологии обостряются при занятиях спортом и дополнительных нагрузках.
- Радикулит — заболевание, при котором поражены нервные корешки спинного мозга. Выделяются разные формы данной патологии. Наиболее распространена пояснично-крестцовая, при которой боли в пояснице сопровождаются аналогичным симптомом в ягодицах и отдают в бедра, голень и стопу. К нарушению приводят врожденные анатомические особенности или травмы, полученные при повышенных физических нагрузках.
- Остеохондроз — комплекс дистрофических нарушений, затрагивающий суставы и ткани, окружающие позвоночный столб. В результате расстройства клеточного метаболизма возникают структурные нарушения: позвоночник сжимается и давит на межпозвоночные диски. По мере того как последние теряют свою эластичность и прогибаются, давление переходит на нервные окончания, что приводит к болевому синдрому.
- Спондилоартроз — поражение фасеточных суставов. Последние представляют собой соединения костей, обеспечивающие гибкость и стабильную работу позвонков. Они окружены нервными клетками, защемление которых приводит к болевому синдрому в области поясницы.
- Протрузия межпозвоночного диска — патологический процесс, при котором происходит набухание фиброзно–хрящевого образования, расположенного между позвонками. После этого оно становится слишком большим и выходит в позвоночный канал. Фиброзное кольцо при этом не разрывается. Боль в пояснице сопровождается онемением в ногах и паховой области. Протрузия не является отдельным заболеванием. Это стадия остеохондроза, следом за которой развивается межпозвоночная грыжа.
К неприятным симптомам также могут приводить инфекционные заболевания, длительное напряжение мышц, осложненное течение беременности, искривление позвоночника, травмы и опухоли.
К кому обратиться и как лечить
Если вы почувствовали острую боль в спине, обратитесь к врачу–терапевту. Специалист осмотрит вас, изучит историю болезни и выслушает жалобы. В зависимости от полученных результатов вы будете направлены к неврологу, урологу или гинекологу.
Перед началом лечения больному нужно пройти рентгенографию позвоночника и УЗИ тазобедренных суставов, сдать кровь и мочу на общий анализ. Лечение напрямую зависит от поставленного диагноза. Чаще всего оно включает в себя следующие методы:
- Физиотерапия — комплекс процедур, предполагающий физические методы воздействия на организм. При лечении спины и поясницы применяются такие методы, как ультразвук, ультрафиолетовое излучение, фонофорез, массаж и другие процедуры с похожим действием. Физиотерапия помогает уменьшить дозировку лекарственных средств, устранить воспаление, улучшить обменные процессы и снять спазмы.
- Мануальная терапия — процедура, в процессе которой врач воздействует на суставы, позвоночник и мышцы пациента с помощью рук. Специалист устраняет защемление нервов, снимает мышечное напряжение и восстанавливает подвижность соединений костей и позвонков.
- ЛФК (лечебная физическая культура) — подобранные врачом упражнения, предназначенные для восстановления двигательной активности и профилактики новых заболеваний. ЛФК назначается после того, как стихает фаза обострения.
- Вытяжение позвоночника — процедура, особенность которой заключается в воздействии кратковременной или длительной тяги. Лечение осуществляется с помощью специального приспособления, которое мягко воздействует на позвонки. Во время процедуры снимается мышечный спазм, устраняется деформация изгибов и смещение позвонков.
Если терапевтические процедуры не дают результата более 4 месяцев, пациента направляют к хирургу. Операция также показана в тех случаях, когда грыжа достигает больших размеров и оказывает сильное давление на спинной мозг.
Как обезболить
Резкие боли после поднятия тяжестей или физических упражнений устраняются с помощью местных препаратов. Это гели, мази и растворы для наружного применения, содержащие компоненты для снятия неприятных ощущений. Если препараты данной группы недостаточно эффективны, врач назначает прием обезболивающих лекарственных средств в виде таблеток и раствора для инъекций.

- Наркотические. Применяются в тяжелых случаях, например при обширных переломах. К наркотическим анальгетикам относятся: Морфин, Трамадол, Налоксон.
- Комбинированные на основе парацетамола. Устраняют легкую и умеренную боль. К препаратам на основе парацетамола и других обезболивающих компонентов относятся: Паноксен, Ибуклин, Залдиар.
- Нестероидные — снимают боль, уменьшают воспаление и снижают температуру тела. В эту категорию входят: Анальгин, Диклофенак, Ибупрофен.
Ускорить выздоровление помогут вазодилататоры и хондропротекторы. Первые предназначены для расширения сосудов и снятия их спазмов, а вторые способствуют восстановлению костной и хрящевой тканей.
Профилактические мероприятия
Специалисты считают, что на состояние позвоночника влияет ряд факторов. Сюда входят: образ жизни, питание, привычка неправильно ходить и сидеть. Чтобы улучшить состояние здоровья и избежать болей в пояснице, достаточно соблюдать простые рекомендации:
- Держите осанку ровно — это поможет снизить нагрузку на позвоночник и избежать его искривления.
- При сидении за столом следите за тем, чтобы корпус не прогибался вперед или назад. Стул, на котором вы сидите, должен быть с высокой спинкой и подлокотниками. Стопы должны плотно стоять на полу. Если высота стула не позволяет этого, нужно подложить под ноги клиновидную подставку. Каждые 20 минут рекомендуется менять положение ног, а раз в час вставать и делать разминку.
- При подъеме тяжестей рекомендуется медленно присесть на корточки и взять вещь двумя руками, согнутыми в локтях. После этого следует медленно подняться, не разгибая спины. В этом случае основная нагрузка распределяется на мышцы бедер и голеней.
Сочетание здорового образа жизни, умеренных физических нагрузок и правильного питания поможет избежать многих заболеваний опорно-двигательного аппарата. Если профилактика патологий не помогла избежать болевого синдрома, не отказывайтесь от очной консультации специалиста. Ранняя диагностика поможет легче пережить болезнь и повысит шансы на быстрое выздоровление.