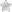Диагностика сустава Шарко и лечебные мероприятия
Нейростеоартропатия Шарко, или сустав Шарко, является деструктивным заболеванием костей, вызванным разрушением периферических нервов. Впервые заболевание было описано в 1869 году доктором Шарко, лечившим больного с поражением спинного мозга, вызванного сифилисом.
Сустав, или стопа, Шарко чаще всего развивается как позднее осложнение диабета. Заболевание встречается у 1% больных сахарным диабетом, развиваясь на фоне системного поражения периферических нервов.
Причины развития заболевания
Толчком для формирования диабетической остеоартропатии служит разрушение нервных волокон, покрытых миелиновой оболочкой, обеспечивающих иннервацию ног. Такое изменение приводит к снижению чувствительности, сократительной способности мышц.
В результате ухудшения чувствительности нервов нарушается кровообращение, снижается прочность костей. Любая травма приводит к усилению микроциркуляции в тканях, разрушению костной ткани.
Чаще всего деформации подвергается голеностопный сустав, испытывающий большую нагрузку, но необратимые изменения могут появиться в коленном или локтевом суставе.
Причинами формирования стопы Шарко могут стать:
- сахарный диабет;
- травмы спинного мозга;
- сирингомиелия;
- нейросифилис;
- алкоголизм;
- лепра.
Способствуют развитию сустава Шарко:
- частые микротравмы нижних конечностей;
- кожные инфекции, вызывающие покраснение, отечность ног;
- появление на коже подошвы сухих мозолей, натоптышей, трещин;
- ослабление связочного аппарата;
- неправильный подбор обуви;
- деформации свода;
- продолжительные вертикальные нагрузки на голеностопный сустав.
Вклад в появление патологии вносят генетическая предрасположенность к этому заболеванию и возраст. Риск появления патологии возрастает к 50-60 годам.
Симптомы болезни на разных стадиях
Необратимые изменения в суставе проходят 4 стадии:
- Первая, или острая, стадия, характеризующаяся отсутствием боли.
- Вторая, или подострая, стадия, для которой характерно появление боли при ходьбе.
- Третья, или хроническая, стадия, когда боль возникает не только при движении, но и в покое.
- Четвертая, или осложненная, стадия, при которой из-за боли человек утрачивает способность самостоятельно передвигаться.
Первую стадию сложно выявить даже с помощью инструментальной диагностики. Рентгенография показывает лишь незначительные изменения на снимке, дискомфорт при ходьбе отсутствует.
Предположить развивающееся осложнение можно при участившихся заболеваниях ног. Появление бородавок на коже, крючкообразное искривление пальцев, врастание ногтя на большом пальце могут говорить о формирующемся суставе Шарко.
На развивающееся заболевание указывает появление незначительных отеков, покраснение кожи, повышение температуры кожи над пораженным участком.
На подострой стадии усиливается отек поврежденной конечности. На рентгенограмме выявляется деформация костей стопы. В суставе появляется хруст, боль во время движения.
Для второй стадии характерны видимые различия между здоровой и больной ногами, как это показано на фото, уплощение пострадавшей стопы.
На стадии хронического протекания болезни деформация стопы становится легко различимой и без помощи специального оборудования. Происходит вальгусная деформация стопы, когда искривляется ось пятки, заваливание ее внутрь.
На хронической стадии стопы Шарко рентгенография выявляет кальцификацию костей, снижение плотности костной ткани. Искривление отмечается в области фаланг пальцев, плюсны и предплюсны. Все пальцы на больной ноге поджаты, переломы, вывихи происходят самопроизвольно, при отсутствии физического усилия.
Для осложненной стадии болезни свойственны деформации, характерные для диабетической стопы. Кости, связки, мягкие ткани подвергаются деструкции, видоизменяются, теряют функциональность. У больных развиваются трофические язвы, происходит утолщение кожи на подошве, в ней появляются болезненные трещины. Деструкция костей приводит к их фрагментации, делающей стопу похожей на мешок с костями на рентгеновском снимке.
Стопа утрачивает функциональность. Больной теряет способность двигаться самостоятельно, а сформировавшиеся язвы не заживают.
Осложнения
Ухудшение иннервации мышц стопы приводит к нарушению координации, слабости мышечно-связочного аппарата. Это провоцирует частые падения, травмы, вывихи сустава.

Сустав Шарко способен вызывать травмы, вплоть до переломов
Снижение плотности костной ткани служит причиной трещин, переломов костей. Ухудшение доставки питания к мягким тканям вызывает появление трофических язв. Инфицирование язв способно послужить причиной гангрены, флегмоны, рожистого воспаления, остеомиелита.
В тяжелых случаях при запущенных заболеваниях может потребоваться ампутация пораженной конечности.
Диагностика
Основным методом диагностики стопы Шарко считается на всех этапах развития болезни рентгенография. Выполняют рентгенографию в прямой и боковой проекции. С помощью этих исследований выявляют снижение плотности костей, степень ее деформации.
Для подтверждения диагноза применяют:
- МРТ для визуализации изменений в мягких и костной тканях, обнаружения микротравм;
- компьютерную томографию стопы, чтобы определить степень разрушения кости, надкостницы;
- сцинтиграфию меченым технецием для выявления воспаления костей;
- биопсию кости;
- биохимический анализ, общий анализ крови.
Биохимический анализ позволяет при помощи маркеров распада костной ткани гидроксипролина, дезоксипиридолина, фрагментов коллагена выявить степень разрушения кости.
Диагностические мероприятия необходимы, чтобы дифференцировать стопу Шарко от болезней со сходными симптомами:
- подагрического артрита;
- остеомиелита;
- острого тромбофлебита;
- флегмоны.
Лечение и прогноз
На всех стадиях болезни применяются медикаментозные и немедикаментозные методы лечения. Лекарства подбираются так, чтобы:
- контролировать сахар в крови;
- воспрепятствовать остеолизису (распаду) костей;
- способствовать восстановлению костей;
- уменьшить проявление боли;
- ликвидировать отеки;
- воспрепятствовать инфекционным осложнениям.
Из немедикаментозных способов лечения больному обеспечивают:
- ортопедические приспособления;
- физиотерапию;
- хирургическую операцию при риске гангрены.
Лекарственные препараты, которые назначают больным со стопой Шарко, относятся к группам:
- бисфосфонатов (Кальцитонин, Фосамакс);
- нестероидных противовоспалительных средств (Ибупрофен, Диклофенак);
- препаратов кальция в таблетках (Кальций Никомед);
- гормонов (Неробол);
- мочегонных (Верошпирон).
Также выписывают антибиотики при инфицировании трофических язв и витамин D.
На всех стадиях заболевания используют физиотерапевтические методы лечения, к которым относятся:
- электрофорез;
- грязелечение;
- лазеротерапия;
- магнитотерапия.
На первых двух стадиях патологии возможно использование лечебной физкультуры, но при сильном разрушении голеностопного сочленения больному предписывается полный покой, а физические нагрузки полностью исключаются.
Курс лечения продолжается до полугода, после чего повторно делают рентген, исследуют биохимические изменения костной ткани.
На поздних стадиях, когда остановить современными методами разрушение костей невозможно, приходится прибегать к удалению пораженного участка костной ткани или ампутации пораженной стопы.
Прогноз деструктивного сустава Шарко определяется временем обнаружения болезни и правильностью выбранной схемы лечения. При обнаружении болезни на стадии ранних симптомов, постоянном ношении индивидуально подобранной ортопедической обуви прогноз заболевания благоприятный.
Если к лечению приступили на стадии появления незаживающей трофической язвы, прогноз сустава Шарко ухудшается.
Лечение проводится в специализированных центрах «Диабетическая стопа». В этих же медицинских центрах больной диабетом может получить специальные сведения о профилактике деструктивной стопы Шарко.
Профилактика
При повышенном риске сустава Шарко больному рекомендуют использовать в течение дня индивидуально изготовленную ортопедическую обувь или специальный ортез, в котором нагрузка на стопу перераспределяется равномерно.
В обувь вкладывают специальную стельку с рельефом. Подошва обуви должна быть приподнята в передней части.
В начале болезни физические упражнения допускаются, но выполняются сидя или лежа. На поздних стадиях для предупреждения обострения больным предписывается уменьшение нагрузки вплоть до строгого постельного режима.
При обработке ногтей исключается использование ножниц. Ногти на ногах следует не подрезать, а подпиливать, чтобы не допустить ранения кожи.
Малейшие ранки или царапины обрабатывают перекисью водорода или раствором Хлоргексидина. Нельзя при диабете использовать для обработки ранок антисептики с дубящим действием, такие как зеленка, йод, марганцовка.
Больной должен регулярно осматривать стопу, а при появлении или усилении боли при ходьбе и в покое обращаться к врачу ортопеду и эндокринологу.