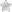Кератопластика
Современная медицина развивается стремительными темпами. Причем это касается всех направлений, включая офтальмологию. С появлением микрохирургии стало намного проще проводить сложные операции на глазах. С помощью кератопластики можно за короткий срок восстановить зрение. Процедура абсолютно безопасна и отличается высокой эффективностью. Суть коррекции заключается в пересадке донорской роговой оболочки пациентам, которым не могли консервативные методы терапии.
Пересадка роговицы глаз – это что?
Среди медиков процедура носит наименование кератопластика. Суть операции заключается в трансплантации внешней оболочки. Поскольку этот элемент зрительного аппарата не оснащен кровеносными сосудами, то в большинстве случаев имплантат приживается без проблем. После кератопластики острота глаз полностью или частично восстанавливается.
Наибольшей популярностью пользуется пересадка донорской ткани. Осуществляется трансплантация поврежденных областей либо роговицу полностью заменяют. В некоторых случаях используют трансплантаты из искусственного материала. Обычно вмешательство проводится под общей анестезией, однако, некоторые врачи рекомендуют осуществлять коррекцию под местным наркозом.
| Процедура практически всегда дает высокий результат, а риск развития осложнений сведен к минимуму. Поэтому кератопластика считается одной из самых востребованных операций по восстановлению здоровья органа зрения. |
Виды пересадки роговой оболочки
В микрохирургии процедура делится на несколько форм:
- По объему вживляемого имплантата: частичная (проводится замена определенных областей) и полная (роговица удаляется и вживляется донорский элемент);
- По слоям, которые подлежат замене: сквозная, передняя или задняя кератопластика.
В зависимости от цели хирургического вмешательства его подразделяют на следующие формы:
- Оптическая. В процессе процедуры помутневшая роговица полностью удаляется, на ее место устанавливают донорский элемент. Коррекция помогает восстановить светопропускную способность оболочки и нормализовать остроту зрения;
- Лечебная. Применяется для устранения кератита, если терапия медикаментами не принесла результата;
- Пластическая. Замена истонченной роговицы;
- Косметическая. Помутневшая оболочка устраняется с ослепшего глаза, чтобы улучшить внешний вид человека.
Сквозная кератопластика PK
В процессе операции проводится замена всех слоев роговицы. Ее назначают, если площадь повреждения обширна. Такое наблюдается при ожогах оболочки или развитии кератоконуса.
Доктор использует специальный нож трепан для иссечения всех слоев, на место поврежденного элемента устанавливают донорский имплантат. Это одна из самых распространенных операций, все чаще врачи для ее проведения используют лазерную установку. Современное оборудование позволяет выполнить тончайший размер с гладкими и ровными краями. В результате материал приживается намного лучше и сокращает период реабилитации.
| Сквозная кератопластика помогает не только пересадить роговицу, но и параллельно провести ряд других вмешательств: удаление катаракты и замена ее на интраокулярную линзу, витрэктомию и иссечение рубцов в передней камере. Операция приводит к отторжению донорского элемента в 10-30% всех случаев. |
Передняя послойная кератопластика DALK
Данная методика применяется при повреждении верхней оболочки органа зрения. В этом случае риск отторжения сведен к минимуму, поскольку основная часть роговицы принадлежит больному. Вмешательство отличается минимальной травматичностью, острота зрения восстанавливается в течение двенадцати месяцев.
Задняя послойная кератопластика DMEK
Замена проводится только внутреннего слоя роговой оболочки. Коррекция щадящая, но требует ювелирной точности во время исполнения. Вмешательство осуществляется через отверстие размером пять миллиметров. Здоровую роговицу помещают через прокол и с помощью воздуха распрямляют. Затем его выкачивают, а протез фиксируют вакуумом.
Послойная кератопластика существенно увеличивает шанс приживления донорского имплантата (почти 100%). При этом удается сохранить прозрачность роговой оболочки и избежать риска развития астигматизма.
Как проходит послойная кератопластика, вы узнаете, посмотрев видеосюжет.
Обследования перед операцией
Для анализа роговой оболочки применяют биомикроскопию. С помощью щелевой лампы доктор детально изучает элемент, определяет степень поражения и состояние слоев. Также для постановки диагноза применяют ряд дополнительных обследований:
- Пахиметрия. Проводится для измерения толщины роговицы;
- Видеокератоскопия. Помогает установить кривизну поврежденного элемента;
- Соскоб с оболочки для проведения микробиологического анализа;
- Биопсия. Забор клеток с роговицы для осуществления диагностики.
Показания к кератопластике
Среди существующих офтальмологических заболеваний на долю проблем с наружной оболочкой зрительного аппарата приходится ¼ всех случаев. Часто недуги, связанные с роговицей, приводят к серьезным проблемам со здоровьем. Главная опасность аномалии кроется в том, что ее невозможно скорректировать с помощью оптических изделий. В большинстве случаев кератопластика роговицы единственный вариант восстановить остроту зрения.
Пересадку внешней оболочки проводят при наличии следующих патологий:
- Кератоконус. Заболевание не воспалительного происхождения, в результате которого роговица принимает форму конуса и начинает истончаться;
- Кератоглобус. Патология, характеризующаяся выпячиванием стромы в результате ее истончения;
- Бельмо. Это помутнение роговицы, проявляющееся после травмы, язвы, химического или термического ожога;
- Рубцы. Остаются после проведения хирургического вмешательства или являются последствием воспалительных процессов;
- Дистрофия роговицы. Может быть врожденной или приобретенной.
Противопоказания к проведению кератопластики
Хирургическое вмешательство не назначают при наличии ряда патологических состояний:
- Заворот века. Его края и ресницы соприкасаются с роговой оболочкой и конъюнктивой, вызывая их раздражение;
- Выворот века. Результатом аномалии становится нарушение контакта между глазным яблоком и веком, в итоге оголяется слизистая;
- Блефарит. Под данным наименованием объединена группа заболеваний, вызывающих хронические воспалительные процессы, затрагивающие веко;
- Наличие у пациента патологий, которые ставят под большое сомнение вопрос приживания имплантата (например, сахарный диабет);
- Бактериальный кератит. Острый абсцесс в роговице, вызванный патогенными микроорганизмами.
| При выявлении данных недугов предварительно требуется провести терапию, затем проводится повторная диагностика и принимается решение об операции. |
Материалы для замены роговицы
В крупных медицинских центрах функционируют специальные банки внешней оболочки и листы ожидания для пациентов.
Материал берется у погибшего реципиента в течение суток после диагностирования смерти. В роли донора не могут выступать лица, умершие от неизвестного диагноза или в результате инфекционных патологий головного мозга. Также не принимается материал от младенцев и людей старше семидесяти лет. Не подходит в качестве имплантата роговица от доноров, страдавших от ВИЧ или заболеваний кровеносной системы.
После забора донорский элемент сохраняют в течение недели в специальном растворе. На протяжении этого времени врачи проводят тщательное тестирование роговицы на степень ее пригодности для трансплантации.
Подготовка к кератопластике
После того как принято решение о проведении оперативного вмешательства начинается подготовка. Это очень важный этап, от которого зависит успех планируемой коррекции. Помимо подбора донорского элемента он включает в себя ряд дополнительных мероприятий:
- Обследование у окулиста. Его проводят для выявления возможных патологий, препятствующих осуществлению вмешательства;
- Терапия обнаруженных заболеваний;
- Принятие окончательного решения о проведении коррекции после окончания курса лечения.
Ряд патологий могут отрицательно сказаться на процессе приживления имплантата. В этом случае даже идеально проведенная коррекция не даст положительного результата. Например, вызвать отторжение донорского элемента может повышенное внутриглазное давление.
| Перед коррекцией важно вылечить инфекционные патологии, поскольку увеличивается риск воспаления имплантата. Прежде чем проводить вмешательство выполняется посев экссудата из конъюнктивы, это помогает выявить возбудителя недуга и чувствительность к антибактериальным медикаментам. |
Этапы кератопластики
Пересадка роговицы проводится в амбулаторных условиях. В зависимости от самочувствия пациента и его возраста врач выбирает тип наркоза. Нахождение в стационаре не требуется, спустя несколько часов после вмешательства больного отправляют домой.
Кератопластика проходит в несколько этапов:
- На веко закрепляется фиксирующее устройство, чтобы исключить моргание в процессе коррекции;
- Перед началом операции доктор определяет параметры поврежденной области, подлежащий удалению;
- По результатам полученных измерений формируется роговичный лоскут. Он должен быть на 0,25 миллиметров больше по диаметру области трепанации;
- Удаление поврежденных участков. Лоскут вырезается вручную, автоматически или с помощью вакуумного трепана. Процесс изъятия пораженной области проводится очень аккуратно, чтобы не повредить рядом расположенные структуры. Для защиты хрусталика создают пилокарпиновый миоз, в процессе вмешательства вводят вискоэластик. После наложения швов его замещают солевым раствором;
- Чтобы избежать декомпрессии, которая может спровоцировать выпадение роговицы, выполняют частичную трепанацию и для вскрытия передней камеры используют алмазный нож;
- Следующим этапом является установка имплантата, он должен идеально подходить по размерам удаленному участку;
- Уникальным материалом для сшивания трансплантат фиксируют. Как правило, применяют нить тоньше человеческого волоса. Донорский элемент закрепляют с помощью нейлона 10/0 на всю толщину роговой оболочки. Сначала доктор накладывает четыре узловых шва, затем добавляют непрерывный круговой шов и комбинируют их;
- После фиксации на прооперированное око накладывают давящую повязку. В некоторых случаях используют защитные контактные линзы.
Иногда для выполнения коррекции применяют фемтосекундный лазер, обладающий высокой скоростью вырезания лоскута.
Послеоперационный период
В течение нескольких дней после вмешательства пациент находится под наблюдением врача. Длительность восстановления зависит от сложности коррекции и размера имплантата. Например, при сквозной кератопластике пациенту приходится на двенадцать дней задержаться в стационаре, а после рефракционных пересадках он может покинуть клинику через несколько часов.
Для защиты глаз стоит использовать очки, которые предотвратят проникновение в них пыли. Чтобы ускорить процесс приживления донорского элемента назначают курс стероидов.
Швы снимают спустя шесть или двенадцать месяцев после кератопластики. В первое время наблюдается падение остроты зрения, предметы становятся расплывчатыми. Четкость изображения нормализуется, когда спадёт отёчность. Окончательное восстановление происходит после снятия швов, но не стоит спешить с этим, поскольку ранее удаление нитей может привести к развитию астигматизма.
Также на период реабилитации важно соблюдать некоторые рекомендации:
- Носить солнцезащитные очки, чтобы избежать вредного воздействия ультрафиолета;
- Нельзя посещать сауна и баню;
- Не трите глаза и не давите на них;
- Избегайте помещений с повышенным уровнем задымления и запыления;
- Не спите на боку со стороны прооперированного ока.
Также важно применять все медикаменты, прописанные лечащим врачом.
Возможные осложнения кератопластики
Среди вероятных последствий выделяют ранние осложнений, которые проявляются в срок до шести месяцев после операции и поздние, развивающиеся спустя несколько лет после коррекции. К первым относят:
- Повышение внутриглазного давления;
- Увеит;
- Плохое заживление раны;
- Кровотечение;
- Аллергия;
- Инфицирование прооперированного ока;
- Выпадение радужной оболочки;
- Просачивание жидкости через швы.
К поздним осложнениям относят:
- Глаукома;
- Астигматизм;
- Отторжение имплантата;
- Расхождение границ раны.
В некоторых случаях диагностируется переход первичного деструктивного процесса на донорский элемент.
Отторжение трансплантата
Несостоятельность вживленной роговицы наблюдается в 5-30% всех случаев. Иногда отторжение диагностируют спустя несколько дней после коррекции. В подобных ситуациях происходит стремительное помутнение имплантата.
| В 50% организм не принимает донорский элемент в течение полугода после вмешательства. В редких случаях наблюдается отторжение в более поздние сроки. |
Выделяют два типа несостоятельности трансплантата:
- Эпителиальное. Протекает на поверхности роговице, имеет благоприятные прогнозы и хорошо поддается терапии;
- Эндотелиальное. Поскольку данный слой практически не регенерирует, может развиться хроническая отечность оболочки. Основные симптомы патологии: болевые ощущения в органе зрения, падение остроты глаз, краснота белков, фотофобия.
При подозрении врачей на отторжение донорского элемента, назначают иммуносупрессивную терапию. Если лечение медикаментами не принесет результата, то проводят повторное хирургическое вмешательство.
Отзывы пациентов
В большинстве встречают положительные отклики о кератопластике. В 95% всех случаев пациенты отмечают улучшение остроты зрения, хотя не всегда здоровье глаз восстанавливается полностью. Некоторым больным процедура просто вернула возможность наблюдать свет.
Где лучше провести кератопластику?
Пересадку роговой оболочки проводят в ведущих столичных клиниках («Эксимер», НИИ им. Гельмгольца, МНТК им. Фёдорова и т.д.). Также провести коррекцию можно в крупных лечебных учреждениях, расположенных в Уфе, Самаре, Тамбове. За границей на офтальмологических операциях специализируются клиники в Израиле, Германии, Франции и Испании.
Где проводить вмешательство каждый пациент решает сам для себя, все зависит от его финансовых возможностей и степени доверия к доктору.
Мы предлагаем вашему вниманию несколько клиник, о которых положительно отзываются пациенты, перенесшие трансплантацию роговицы:
- Германия. Немецкие офтальмологи осуществляют все известные способы пересадки. Традиционную замену оболочки проводят в 15% всех случаев, обычно применяется малоинвазивная трансплантация;
- Израиль. Доктора местных клиник проводят пересадку донорских и искусственных имплантатов. В первом случае материал поставляют из Америки. Иностранным гражданам сложно осуществить кератопластику в этой стране из-за религиозных разногласий;
- Турция. Идеальное соотношение цены и качества предлагают в местных больницах. Врачи используют такие же методики, как израильские и немецкие специалисты. Офтальмологи проводят полную и послойную трансплантацию с помощью лазерного оборудования.
Почему пациенты выбирают кератопластику за границей?
Для этого есть несколько предпосылок:
- В крупных медицинских центрах, функционирующих за рубежом, имеются собственные банки роговых оболочек. Врачи для каждого пациента индивидуально подбирают материал, это повышается успешность операции и снижает риск отторжения имплантата;
- В заграничных клиниках более десяти лет применяют малоинвазивную трансплантацию. В процессе коррекции доктор изымает не весь элемент, а только поврежденные участки. Это сокращает срок восстановления и сводит к минимуму риск развития осложнений;
- За границей в медицинских учреждениях осуществляют детальный анализ глазного дна. Доктор должен убедиться, что пересадка оболочки действительно требуется. В некоторых случаях можно устранить проблему без хирургического вмешательства. Например, с помощью кросслинкинга. Это операция с использованием лазера, где не требуется разрез органа зрения.
Стоимость
При выборе клиники для проведения вмешательства, выбирайте учреждение, специализирующееся на данном направлении. В среднем кератопластика стоит от ста до трехсот тысяч рублей за один глаз. В пакет услуг включены:
- Качественный донорский элемент, который применяют для восстановления функциональности роговицы;
- Уход за пациентом после операции (подбор глазных капель, антибиотиков и т.д.);
- Привлечение опытного доктора;
- Разработка индивидуального плана по проведению коррекции;
- Использование современного оборудования, исключающего сильную нагрузку на сердце и сосуды;
- Подбор оптимального наркоза, который хорошо перенесет пациент;
- Выписка осуществляется только после осмотра хирурга;
- При появлении осложнений врачи окажут срочную медицинскую помощь;
- Консультация после коррекции.
| В 90% случаев процедура помогает добиться улучшения зрительной функции. С осложнениями сталкиваются единицы, большинство проблем можно легко купировать медикаментами. |
Заключение
Чтобы кератопластика прошла успешно, важно подобрать хорошую клинику и квалифицированного доктора. Также не последнюю роль в успехе играет качественное оборудование и соблюдение всех рекомендаций в период реабилитации. Несмотря на высокую стоимость коррекции, большинство людей, имеющих проблемы со зрением, предпочитают прибегать к пересадке роговицы.
Посмотрев видеосюжет, вы узнаете, как проходит офтальмологическая операция кератопластика по методике DMEK.