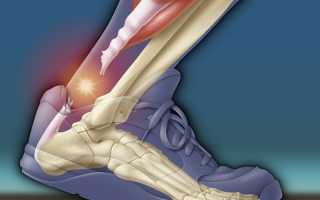
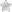Лечение и реабилитация при разрыве ахиллова сухожилия
Частичный разрыв ахиллова сухожилия или полное нарушение целостности этих тканей — следствие внешнего воздействия или травмы. Это наиболее распространенные причины. Опасность такого патологического состояния заключается в том, что после разрыва подвижность голеностопа и ступни частично сохраняется, а значит, велик риск постановки ошибочного диагноза. Это обусловлено тем, что мышцы выполняют компенсаторную функцию. Они частично принимают на себя нагрузки, которые до момента травмирования приходились на сухожилие. В результате стопа сохраняет подвижность, но лишь пока не разовьется воспалительный процесс.
Причины патологического состояния
Ахиллово сухожилие является наиболее крупным в опорно-двигательном аппарате человеческого тела. Оно состоит из плоских сухожилий икроножной и камбаловидной мышц. Другое название этого сухожилия — пяточное. Принцип подошвенного сгибания: сокращение мышц нижней конечности приводит к натяжению ахиллового сухожилия. Вокруг места его крепления располагается слизистая сумка и канал, содержащий жидкость. Эти структуры способствуют снижению трения сухожилия о кость.
Повреждение может быть открытым и закрытым. В каждом из вариантов причины разные. Повреждение ахиллова сухожилия происходит в нескольких случаях:
- Прямой удар. При такой травме на этот участок оказывается интенсивная нагрузка. В результате сухожилие не выдерживает, и происходит разрыв. Нарушение целостности тканей случается при условии, что они находятся в натянутом состоянии. Это распространенный механизм травмирования при занятиях спортом.
- Непрямой удар. В данном случае имеет место внезапное сокращение мышц, что влечет за собой натяжение сухожилия. При этом с одинаковой вероятностью может произойти растяжение или полный разрыв тканей. Распространенные механизмы травмирования: падение с вытянутым носком; тыльное сгибание стопы, что обычно происходит, когда человек поскользнулся; неудачный прыжок, при этом обязательно сокращаются мышцы ноги, чтобы распрямить ее.
- Проникающее ранение. Если при прямом и непрямом ударе имеет место подкожный разрыв (без повреждения наружных тканей), то в данном случае происходит открытый разрыв, сопровождающийся нарушением целостности эпителия и более глубоких слоев кожи.
При разрыве ахиллова сухожилия чаще всего поражаются ткани на участке примерно в 5 см от места крепления к пяточной кости. Достоверно неизвестно, почему травмирование происходит именно здесь. Помимо внешнего воздействия, на ткани могут оказывать влияние дегенеративно-дистрофические процессы. Основные причины таких патологических состояний: пожилой возраст; заболевания опорно-двигательной системы, которые охватывают твердые и мягкие ткани.
В обоих случаях снижается эластичность сухожилия. При перенапряжении ткани растягиваются недостаточно сильно или, наоборот, нагрузка может быть избыточно интенсивной, тогда происходит растяжение или разрыв. Вероятность этого возрастает в пожилом возрасте, у спортсменов и людей, подверженных разрушительным процессам твердых и мягких тканей.
Симптоматика
Чтобы определить степень поражения сухожилия, можно посмотреть фото подобных травм. Различают полный и частичный разрыв. В первом случае происходит полное нарушение целостности тканей. Частичный разрыв сопровождается деформацией части сухожилия.
При полном нарушении целостности частично или полностью теряется подвижность стопы. Если произошел частичный разрыв, голеностоп может сохранить активность, но движения при этом ограничены, а тонус мышц заметно снижается.
Основное проявление — боль разной интенсивности. Чем сильнее разорваны ткани сухожилия, тем ярче выражены признаки. Другие симптомы:
- отечность;
- изменение цвета наружных покровов (появляются краснота, синяки);
- ограничение подвижности или невозможность двигать поврежденной конечностью;
- при разрыве тканей можно услышать характерный звук, напоминающий щелчок;
- видны и внешние признаки — в точке деформации сухожилия возникает углубление.
В зависимости от степени тяжести повреждения появляются такие признаки, как изменение походки, ярко выраженная хромота, невозможность вытянуть стопу. Не менее частый симптом — больной не может наступить на поврежденную ногу.
Диагностика и первая помощь
Как правило, при разрыве ахиллова сухожилия используется клинический метод, на основании которого специалист может поставить диагноз. Врач собирает анамнез, проводит внешний осмотр поврежденных тканей, пальпирует участок, где предположительно произошел разрыв. При нарушении целостности ахиллового сухожилия этих манипуляций достаточно. Вспомогательные диагностические меры: УЗИ, МРТ.
Описанные выше симптомы не являются специфическими, а значит, они могут сопровождать и другие патологические состояния. По этой причине многие специалисты ошибочно принимают полный разрыв сухожилия за неполный. При этом назначается неподходящее лечение. В результате состояние пораженных тканей ухудшается, подвижность конечности не восстанавливается. Дело в том, что за подошвенное сгибание отвечают несколько мышц и более тонкое сухожилие, расположенное рядом с ахилловым. Чтобы избежать ошибок при постановке диагноза, проводят несложные манипуляции:
- Тест на сжатие голени. Пациент находится в положении лежа на животе. Врач сжимает мышцы голени здоровой и поврежденной конечности. Стопы при этом вытягиваются с разной интенсивностью.
- Игольчатый тест. В данном случае ориентируются по углу отклонения иглы. Ее вводят под кожу на участке, где ангионевроз переходит в сухожилие.
- Тест на сгибание ног в коленных суставах. Пациент ложится на живот, сгибает нижние конечности до угла 90°. При деформированных тканях сухожилия носок пораженной ноги будет располагаться ниже.
- Применяют сфингоманометр. Манжета прибора надевается на пострадавшую конечность. Давление в ней доводится до уровня 100 мм ртутного столба. Затем врач совершает попытки подошвенного сгибания. Если ткани не разорваны, давление увеличивается до 140 мм ртутного столба.
При такой травме следует избегать активных нагрузок, нельзя пытаться разработать пораженный участок тканей, используя массаж. На данном этапе любое внешнее воздействие может привести к ускорению развития воспалительного процесса, интенсивному распространению отека и гематомы.
Первая помощь при разрыве сухожилия:
- полный покой;
- холодовый компресс.
Лечебные мероприятия
Чтобы пациент мог вскоре опять ходить, важно назначить подходящую схему терапии.
Существует 2 метода лечения:
- консервативный;
- радикальный.
Первый из вариантов применяется в 2 случаях: если сухожилие разорвалось частично; пациенту противопоказана операция по ряду причин (возраст, патологические состояния хронического характера, терапия сильнодействующими препаратами). Лечение в данном случае проводится путем иммобилизации (частичного или полного обездвиживания) конечности на длительный период: от 6 до 8 недель. Чтобы ткани сухожилия срослись, носок фиксируют в вытянутом положении. Для этого используют разные средства:
- Гипсовая лангета. Ее преимущество заключается в качественной фиксации конечности, что способствует более быстрому сращению тканей. Однако минусов больше. Отмечают значительный вес приспособления, хрупкость, при этом крошки гипса могут попасть в пространство между лангетой и ногой. Кроме того, полное обездвиживание конечности на длительный период приводит к развитию дегенеративных процессов в суставах, что в дальнейшем повлияет на скорость восстановления. Гипсовая лангета не должна контактировать с водой, это усложняет гигиенические процедуры. Довольно сложно обходиться без возможности принять душ на протяжении длительного срока.
- Брейсы, ортезы. Это более современные средства. Ортезы позволяют регулировать угол наклона стопы. Существует еще пластиковый гипс. Это более легкий материал, его можно мочить, а значит, появится возможность принимать душ.
Существует еще такое средство, как функциональная лангета. Она изготавливается из полимера, гипса. Для удобства передвижения в ней иногда предусматривается каблук. Основным недостатком консервативного лечения является отсутствие возможности полноценного сращения тканей. Дело в том, что во время растяжения происходит нарушение целостности кровеносных сосудов. Как результат, на этом участке скапливается кровь, образуется гематома. При консервативном лечении устранить такой недостаток невозможно.
После окончания иммобилизации структура сухожилия будет изменена на ранее поврежденном участке. Ткани больше подвержены разрыву, так как в месте сращения остается рубец.
Ахиллово сухожилие при этом удлиняется, частично теряет функциональность. Чтобы избежать подобных проблем, рекомендуется устранить дефект радикальным лечением.
Оперативное вмешательство и реабилитация
Если рассматривается такой метод, сроки его реализации ограничены. Так, операция обеспечит хорошие результаты при условии, что с момента травмирования прошло не больше 20 дней. При этом используют сухожильные швы разных видов. Если обратиться к врачу позднее, такое патологическое состояние перейдет в стадию хронического, и устранить дефект будет сложнее.
Велика вероятность, что придется прибегнуть к пластике. В данном случае для сшивания деформированных тканей применяют участки сухожилия, взятые с его верхнего конца. Иногда дефект устраняют, используя искусственные материалы. Реабилитация после операции длительная. На начальном этапе ногу иммобилизуют, придется использовать костыли для перемещений.
Чтобы восстановление проходило быстрее, необходимо снизить физическую активность. Послеоперационный период, при котором пациент вынужден ходить в лангете или ортезе, длится 4 недели. Затем угол можно уменьшить. Снимают это приспособление через 6 недель после операции на ахилле.
Вскоре можно переходить к следующему этапу — реабилитации:
- ЛФК;
- статические упражнения;
- физиотерапия.
Чтобы не пришлось думать над вопросом, как растянуть ногу так, чтобы снова ее не повредить, следует довериться специалисту. Он покажет, как выполнять упражнения, в дальнейшем их можно делать дома.
Чтобы вернуть конечности подвижность, корректируют питание: вводят больше зелени, овощей, фруктов. Приносят пользу инжир, финики, гречневая и овсяная крупа, шоколад, соя, отруби и цельнозерновой хлеб, чернослив и курага.